En bref
- Les varices qui grattent sont souvent liées à une circulation sanguine moins efficace et à des modifications de la peau autour des veines.
- La sécheresse cutanée, l’inflammation locale et la chaleur peuvent accentuer les démangeaisons, surtout en fin de journée.
- Se gratter soulage sur le moment, mais peut abîmer la peau et augmenter le risque d’irritations ou de surinfection.
- Les soins quotidiens (dont l’hydratation) et des gestes simples (bouger, surélever les jambes) peuvent améliorer le confort.
- Les bas de compression participent au traitement et à la prévention de l’aggravation, en complément d’un suivi médical.
- Certains signes doivent faire consulter rapidement un médecin ou un phlébologue (douleur brutale, rougeur chaude, plaie qui ne guérit pas).
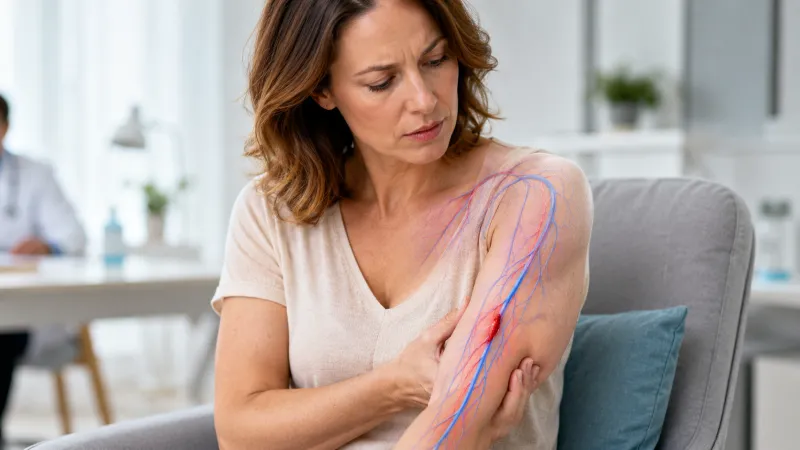
Une envie de se gratter la jambe, pile sur une veine bleutée un peu gonflée, peut sembler anodine… jusqu’au moment où cela devient régulier, gênant, parfois même obsédant en fin de journée. Beaucoup de personnes décrivent ces démangeaisons comme un signal qui s’ajoute aux sensations de lourdeur, de tiraillement ou de chaleur dans les jambes. En clair, ce n’est pas « dans la tête » : quand les varices s’installent, la peau et les tissus autour des veines subissent des changements réels, liés à la pression et au retour veineux moins efficace. Résultat : la zone peut devenir plus sèche, plus sensible, et réagir davantage aux frottements, à la chaleur, ou même à certains produits de toilette.
Le plus déroutant, c’est le côté cyclique : ça gratte plus quand il fait chaud, après une journée debout, ou lors d’un trajet en voiture un peu long. Et quand on se gratte, on a l’impression de calmer le feu… avant que cela ne revienne, parfois encore plus fort. L’objectif ici est d’aider à comprendre ce mécanisme et à choisir des soins et des solutions concrètes pour gagner en confort, sans promettre de miracle. Parce que oui, des mesures simples peuvent aider — surtout quand elles s’inscrivent dans une logique de prévention et en complément d’un avis de médecin.
Varices qui grattent : comprendre le lien entre circulation sanguine, peau et inflammation
Les varices sont des veines superficielles dilatées, souvent visibles sous la peau, surtout au niveau des jambes. Concrètement, elles apparaissent quand les veines perdent une partie de leur tonicité et que les valvules (ces « clapets » anti-retour) deviennent moins efficaces. Le sang a alors tendance à stagner davantage vers le bas, sous l’effet de la gravité. C’est là que la circulation sanguine se complique.
Pourquoi cela démange-t-il ? Parce que la stagnation veineuse n’est pas neutre pour les tissus environnants. Elle peut favoriser une inflammation locale, une augmentation de la perméabilité des petits vaisseaux et une irritation des terminaisons nerveuses dans la peau. La peau peut aussi s’assécher et devenir plus réactive, comme si elle « supportait moins bien » les agressions du quotidien : frottement du jean, chaussettes serrées, eau trop chaude, etc.
Le scénario classique : fin de journée, chaleur, et envie de gratter
Imaginons une journée typique : travail debout, transports, peu de marche. Vers 18–19 h, les chevilles gonflent un peu, les mollets tirent, et une zone autour d’une veine dilatée commence à démanger. Ce n’est pas rare. La chaleur ambiante dilate encore davantage les vaisseaux, ce qui peut accentuer la sensation de pression locale. Le soir, au moment de retirer les chaussures, la peau « chauffe », et l’envie de se gratter arrive.
On va être honnête : le grattage soulage sur l’instant parce qu’il « détourne » le signal nerveux. Mais il peut aussi créer de micro-lésions, fragiliser une peau déjà sensible, et entretenir un cercle vicieux : irritation → grattage → irritation.
Des changements cutanés possibles autour des varices
Quand l’insuffisance veineuse s’installe, la peau peut changer progressivement : sécheresse, sensation de cuir, petites plaques irritées, parfois coloration plus foncée par endroits. Dans certains cas, une dermatite de stase (eczéma lié à la stase veineuse) peut apparaître. Ce n’est pas systématique, mais c’est une explication fréquente des démangeaisons persistantes.
À retenir
- Les démangeaisons liées aux varices s’expliquent souvent par la combinaison circulation sanguine moins efficace + inflammation + peau fragilisée.
- La chaleur, la station debout prolongée et le manque de mouvement sont des accélérateurs très fréquents.
- Se gratter peut aggraver l’irritation cutanée, surtout si la peau est sèche.

Pourquoi certaines personnes grattent plus que d’autres : facteurs déclenchants et situations du quotidien
Deux personnes peuvent avoir des varices d’aspect similaire, et pourtant vivre des sensations totalement différentes. L’une se plaint surtout de lourdeurs, l’autre parle d’démangeaisons quasi quotidiennes. En pratique, plusieurs facteurs jouent sur l’intensité de l’inconfort : l’état de la peau, le niveau de stase veineuse, la chaleur, mais aussi certains gestes banals.
Les déclencheurs les plus fréquents (et souvent sous-estimés)
Certains éléments du quotidien irritent sans qu’on s’en rende compte. Un savon parfumé un peu décapant, une douche très chaude, un collant synthétique, ou même une épilation agressive peuvent suffire à réveiller une zone déjà sensibilisée. Quand la barrière cutanée est fragilisée, le cerveau reçoit plus facilement le message « ça gratte ».
Voici des déclencheurs typiques, avec des exemples concrets :
- Chaleur : en été, ou après une séance de sauna, les veines se dilatent et la sensation d’irritation peut augmenter.
- Station debout prolongée : vendeuse, coiffeur, chirurgien-dentiste… à la fin de la journée, la stase se fait sentir.
- Position assise prolongée : télétravail sans pause, longs trajets, avion. Les mollets bougent moins, le retour veineux est moins dynamique.
- Vêtements serrés : élastiques marqués, jeans très ajustés, chaussettes qui compriment au mauvais endroit.
- Produits irritants : gels douche parfumés, huiles essentielles non diluées, crèmes contenant de l’alcool.
- Peau sèche : chauffage en hiver, eau calcaire, manque d’hydratation régulière.
Cas concret : “Camille, 39 ans”, et l’effet « douche chaude + canapé »
Camille (profil fictif) a des varices depuis sa deuxième grossesse. Elle ne se plaint pas tous les jours, mais elle remarque un schéma : douche très chaude le soir, puis jambes repliées sur le canapé. Dix minutes plus tard, ça gratte au niveau du mollet droit. Concrètement, la chaleur favorise la dilatation, et l’immobilité n’aide pas la circulation sanguine. En changeant deux choses simples (douche tiède sur les jambes, puis 5 minutes de marche dans l’appartement), le prurit devient moins fréquent. Ce n’est pas une guérison, mais un gain net de confort.
Tableau pratique : démangeaisons et indices associés
Ce qui est ressenti | Contexte fréquent | Piste explicative | Premier réflexe utile |
Démangeaisons localisées sur une veine | Fin de journée, après station debout | Stase veineuse + irritation nerveuse | Surélever les jambes 10–15 min |
Peau sèche, tiraillements, plaques | Hiver, eau chaude, savon agressif | Barrière cutanée altérée | Hydratation quotidienne, produit lavant doux |
Grattage qui “brûle” ensuite | Après frottements, vêtements serrés | Micro-lésions + inflammation | Compresse fraîche, éviter de gratter |
Chevilles gonflées + démangeaisons | Chaleur, voyages, fin de journée | Rétention et augmentation de pression | Marche douce, mobilisation des chevilles |
Bons réflexes
- Faire des micro-pauses : 2 minutes de marche toutes les heures quand c’est possible.
- Mobiliser les chevilles (cercles, flexions) lors des trajets assis.
- Choisir des vêtements qui ne “coupent” pas la jambe à un endroit précis.
La suite logique ? Passer des déclencheurs aux solutions concrètes, en commençant par ce qui soulage la peau au quotidien.
Soins de la peau et hydratation : les gestes qui calment vraiment les démangeaisons liées aux varices
Quand les démangeaisons sont présentes, la peau devient une priorité. Pas seulement pour le confort : une peau fragilisée se défend moins bien, et les grattages répétés peuvent créer des portes d’entrée aux irritations, voire aux infections. En clair, les soins cutanés ne sont pas un “bonus”, mais une base de stratégie, en complément d’un suivi par un médecin si nécessaire.
Hydratation : le “petit geste” qui change souvent la donne
L’hydratation quotidienne aide à restaurer la barrière cutanée. Une peau mieux hydratée démange souvent moins, parce qu’elle est plus souple, moins fissurée, et moins réactive aux frottements. Le moment idéal ? Après la douche, sur peau légèrement humide, pour “sceller” l’eau dans l’épiderme.
Concrètement, il ne s’agit pas de multiplier les produits : un baume ou une crème émolliente simple, sans parfum, appliqué régulièrement, fait souvent mieux qu’une étagère entière de cosmétiques. Et si la texture “colle” ? Les laits corporels existent, mais un baume est parfois plus efficace sur les zones très sèches.
Douche, chaleur et irritants : la peau des jambes n’aime pas l’excès
Une eau très chaude peut accentuer la dilatation des vaisseaux et stimuler la sensation de prurit. Sans tomber dans la douche glacée, une eau tiède sur les jambes est souvent plus confortable. Même logique pour les gommages agressifs : ils donnent une impression de peau “neuve”, mais peuvent déclencher rougeurs et picotements quand la peau est déjà sensible.
Quelques ajustements simples :
- Préférer un nettoyant surgras ou un syndet (pain dermatologique) plutôt qu’un gel douche très parfumé.
- Limiter les bains chauds prolongés si les varices sont symptomatiques.
- Éviter l’application directe d’huiles essentielles non diluées (risque d’irritation).
Froid local : un apaisement rapide, sans agresser
Une compresse fraîche (pas de glace directement sur la peau) peut calmer la sensation de démangeaison et réduire temporairement l’inflammation superficielle. C’est un outil utile le soir, notamment après une journée debout. Certaines personnes apprécient aussi un gel “effet frais”, à condition qu’il soit bien toléré (sans alcool irritant).
Quand consulter ?
- Si une plaque devient suintante, très rouge, douloureuse ou chaude.
- Si une plaie apparaît près d’une varice et ne cicatrise pas.
- Si les démangeaisons s’accompagnent d’un gonflement important d’une jambe, ou d’une douleur brutale.
Ces soins cutanés améliorent souvent le quotidien, mais ils n’agissent pas directement sur la cause veineuse. Pour cela, la compression et l’avis médical prennent tout leur sens.

Bas de compression, mouvement, traitements : que faire pour soulager et éviter l’aggravation
Quand les varices donnent des démangeaisons, la tentation est de ne traiter que la peau. Mais la cause principale reste souvent veineuse : le retour du sang vers le cœur est moins efficace, et les tissus “subissent” cette pression. C’est là que la compression, l’activité physique et certains traitements encadrés prennent une place centrale, avec un objectif réaliste : réduire les symptômes, améliorer le confort, et participer à la prévention des complications, en complément d’un suivi médical.
Compression médicale : comment ça aide, concrètement ?
Les bas (ou chaussettes) de compression exercent une pression externe sur la jambe. Cette pression aide la paroi veineuse à mieux résister à la pression interne, et favorise le rapprochement des valvules. Résultat : le flux remonte plus efficacement, ce qui peut diminuer la sensation de lourdeur, le gonflement et parfois les démangeaisons liées à la stase.
Ils sont aussi utilisés en post-traitement après certains gestes (par exemple après une chirurgie veineuse ou une procédure endoveineuse), et dans des situations “à risque” pour les veines : longs voyages, immobilisation relative, périodes où les jambes gonflent facilement.
Choisir des bas supportables au quotidien
On va être honnête : si la compression est inconfortable, elle finit dans un tiroir. Les modèles récents misent davantage sur la tolérance cutanée et une pression plus homogène. Il existe des bas en différentes formes (mi-bas, bas cuisse, collants), en tailles standard ou sur mesure, et même dans des coloris discrets ou plus “mode” pour mieux s’intégrer à la vie de tous les jours. L’idée n’est pas de “se déguiser en patient”, mais de trouver une option portable au quotidien.
Le point clé : la classe de compression et la taille doivent être adaptées. Un médecin ou un professionnel formé (pharmacien, orthésiste) peut guider le choix, surtout en cas de peau fragile ou de symptômes marqués.
Mouvement : le “deuxième cœur” des mollets
Les muscles du mollet jouent un rôle majeur : à chaque pas, ils compriment les veines profondes et aident le sang à remonter. C’est pour cela qu’une marche régulière est souvent plus utile qu’on ne le pense. Pas besoin de performance : 20 à 30 minutes de marche tranquille, ou plusieurs petites séquences dans la journée, peuvent contribuer à une meilleure circulation sanguine.
Exemples faciles à intégrer :
- Descendre un arrêt plus tôt et finir à pied.
- Faire 5 minutes de marche après le dîner (plutôt que de s’asseoir immédiatement).
- Au bureau : se lever pour téléphoner, faire quelques flexions de cheville.
Traitements médicaux : quand la gêne dépasse l’auto-gestion
Si les symptômes s’installent (douleur, gonflement, peau qui change), un bilan veineux peut être proposé, souvent via un échodoppler. Selon le résultat, différentes options existent : gestes endoveineux (laser, radiofréquence), sclérothérapie, ou chirurgie dans certaines situations. Chaque traitement a ses indications, ses bénéfices attendus et ses limites. L’objectif reste d’améliorer la qualité de vie et de réduire les risques, pas de promettre un résultat universel.
À retenir
- La compression médicale aide le retour veineux et peut réduire la gêne dans les jambes.
- La marche régulière est un levier puissant pour soutenir la circulation sanguine.
- Un médecin peut proposer un bilan si les symptômes persistent ou s’aggravent.
Reste un point essentiel : savoir repérer les signaux qui imposent une consultation, et poser les bonnes questions au rendez-vous.
Signaux d’alerte, prévention à long terme et questions utiles à poser au médecin
Vivre avec des varices et des démangeaisons demande souvent un équilibre : soulager la peau, améliorer le retour veineux, et rester attentif aux signes qui sortent du “classique inconfort”. L’enjeu n’est pas de s’alarmer à chaque picotement, mais d’éviter de banaliser des symptômes qui évoluent.
Différencier l’inconfort fréquent du symptôme qui doit alerter
Une jambe lourde après une journée debout, une zone qui gratte quand il fait chaud, un léger gonflement des chevilles le soir : tout cela peut arriver dans l’insuffisance veineuse. En revanche, certains signaux justifient une évaluation rapide. Pourquoi ? Parce que des complications existent (inflammation d’une veine superficielle, ulcère veineux, suspicion de thrombose…), et que plus c’est pris tôt, plus la prise en charge est simple.
Quand consulter ?
- Douleur soudaine d’une jambe, surtout si elle devient plus gonflée que l’autre.
- Rougeur chaude le long d’une veine, avec zone sensible ou cordon dur sur varice au toucher.
- Essoufflement inhabituel ou douleur thoracique (urgence médicale).
- Plaie près de la cheville qui ne cicatrise pas, ou peau qui se fragilise nettement.
- Démangeaisons avec suintement, croûtes, ou extension rapide d’une plaque.
Prévention : garder des veines “aidées” plutôt que “sur-sollicitées”
La prévention repose sur des habitudes réalistes. L’idée n’est pas de tout révolutionner, mais de créer un environnement favorable aux veines. Cela passe par le mouvement, la gestion de la chaleur, et des routines de soins cutanés réguliers (dont l’hydratation). Certaines professions ne permettent pas d’éviter la station debout : dans ce cas, on joue sur les pauses actives, le choix de chaussures, la compression si elle est indiquée, et des temps de surélévation le soir.
Bons réflexes
- Surélever les jambes 10 à 15 minutes en fin de journée, surtout en période chaude.
- Éviter les expositions prolongées à la chaleur (bains très chauds, chauffage dirigé sur les mollets).
- Hydrater la peau quotidiennement, en privilégiant des textures simples et tolérées.
- Marcher régulièrement et mobiliser les chevilles lors des positions statiques.
- Discuter de la compression et du bilan veineux avec un médecin si la gêne persiste.
Au rendez-vous : les questions qui font gagner du temps
Quand la gêne devient régulière, un rendez-vous médical est l’occasion de clarifier la situation. Quelques questions utiles :
- Un échodoppler est-il indiqué pour évaluer la situation veineuse ?
- Quel type de traitement est pertinent selon les symptômes et l’examen ?
- La compression est-elle recommandée, et avec quelle classe ?
- Quels soins de peau privilégier si la zone gratte (et lesquels éviter) ?
- Quels signes doivent pousser à reconsulter rapidement ?
Cette approche structurée aide à reprendre la main : moins de grattage “réflexe”, plus de décisions utiles et adaptées. Et pour finir, une FAQ pratique répond aux questions les plus fréquentes.

Les démangeaisons sur les varices sont-elles un signe de gravité ?
Pas forcément. Elles sont souvent liées à une peau plus sèche et à une irritation associée à une circulation sanguine moins efficace. En revanche, si la zone devient très rouge, chaude, douloureuse, si une plaie apparaît ou si une jambe gonfle nettement plus que l’autre, une consultation rapide est recommandée.
Que mettre sur la peau quand une varice gratte ?
Une hydratation régulière avec une crème émolliente sans parfum peut aider. Une compresse fraîche peut aussi apaiser. En cas de plaques inflammatoires, suintantes ou très étendues, mieux vaut demander conseil à un médecin, car certains traitements locaux (par exemple anti-inflammatoires ou corticoïdes) doivent être utilisés de façon encadrée.
Les bas de compression peuvent-ils réduire les démangeaisons ?
Ils peuvent contribuer à diminuer la stase veineuse et donc certains symptômes associés (lourdeur, gonflement, inconfort), ce qui peut indirectement améliorer les démangeaisons chez certaines personnes. Le choix de la taille et de la classe de compression est important, idéalement avec l’aide d’un professionnel de santé.
Faut-il éviter le sport quand on a des varices qui grattent ?
Le mouvement aide généralement le retour veineux. La marche, le vélo doux ou la natation sont souvent bien tolérés. Si l’activité déclenche une douleur inhabituelle, un gonflement important ou une gêne marquée, il est préférable d’en parler à un médecin pour adapter la pratique.
Quand un examen des veines devient-il nécessaire ?
Un bilan est souvent utile si les symptômes persistent (douleur, gonflement, démangeaisons récurrentes, changements de couleur de la peau) ou s’il existe des antécédents familiaux marqués. Un médecin ou un phlébologue peut proposer un échodoppler pour évaluer le fonctionnement veineux et orienter le traitement.
Cet article ne remplace pas l’avis d’un professionnel de santé. En cas de doute, consultez votre médecin ou votre phlébologue.