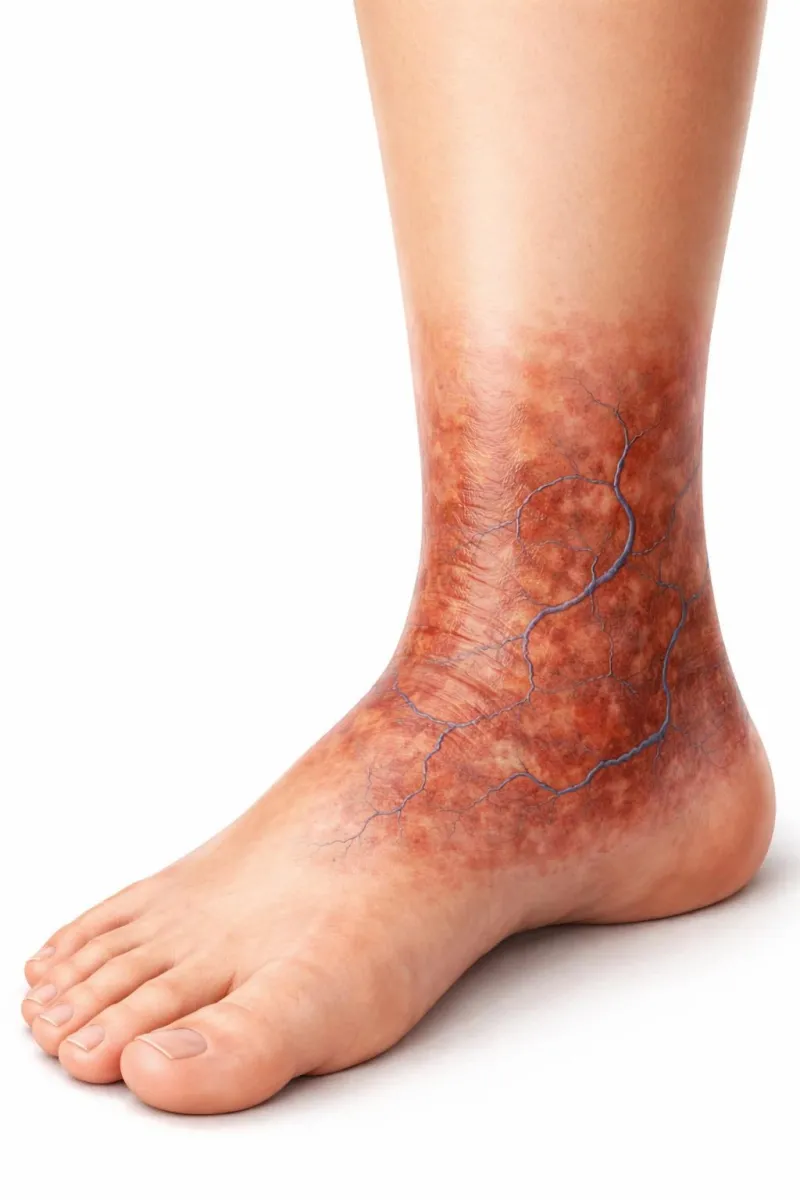
Une tache brun-rouille qui s’installe près de la cheville, des démangeaisons qui s’invitent en fin de journée, une peau qui semble “fatiguée” et plus fragile… La dermite ocre n’est pas seulement un sujet esthétique. C’est souvent un signal discret, mais parlant, d’une insuffisance veineuse chronique qui progresse en arrière-plan. En clair, la peau raconte ce que les veines n’arrivent plus à gérer : le sang stagne, la microcirculation souffre, et des pigments riches en fer se déposent dans le derme. Beaucoup de personnes découvrent ces marques au hasard d’un miroir, puis hésitent : faut-il hydrater, consulter, porter des bas, s’inquiéter d’une infection cutanée ? En 2026, les stratégies les plus efficaces restent celles qui combinent des gestes simples, une compression adaptée et, quand c’est indiqué, un traitement veineux ciblé. Le tout avec une idée centrale : on ne “gomme” pas toujours la pigmentation, mais on peut souvent améliorer le confort, limiter l’inflammation et surtout prévenir les complications (eczéma de stase, fissures, ulcère). Ce qui compte, c’est la cohérence du plan d’action au quotidien, en complément d’un suivi médical.
- La dermite ocre correspond à une pigmentation brun-rouille souvent liée à l’hypertension veineuse (stade CEAP C4a).
- Le traitement dermite ocre vise d’abord la cause : améliorer le retour veineux (compression, prise en charge des varices, etc.).
- Les soins cheville (émollients, protection cutanée, traitement topique adapté) soulagent les symptômes et renforcent la barrière de la peau.
- Attention aux signes d’infection cutanée ou de plaie : la consultation ne doit pas attendre.
- En 2026, lasers et techniques dépigmentantes existent, mais restent d’efficacité variable et ne remplacent pas le traitement veineux.
Dermite ocre de la cheville : comprendre le mécanisme pour choisir un traitement efficace en 2026
La dermite ocre (aussi appelée dermite veineuse, dermatite pigmentée ou angiodermite pigmentaire) se manifeste le plus souvent par des taches brunes ou brun-rouille autour de la malléole, parfois accompagnées d’une peau sèche et de prurit. Concrètement, ce n’est pas “une tache qui apparaît par hasard”. C’est une conséquence visible d’un trouble circulatoire veineux chronique : le retour du sang vers le cœur se fait mal, la pression augmente dans les petits vaisseaux, et des globules rouges passent hors des capillaires.
Lorsque ces globules rouges se dégradent, le fer qu’ils contiennent se transforme en dépôts d’hémosidérine qui colorent durablement la peau. Ce dépôt n’est pas neutre : il entretient une inflammation locale, peut fragiliser les tissus, et participe à l’évolution vers des formes plus compliquées (durcissement cutané, atrophie blanche, voire ulcère veineux). On va être honnête : plus la cause veineuse persiste, plus la pigmentation a tendance à s’installer.
Pourquoi la cheville est une zone “à risque”
La cheville est en première ligne pour une raison simple : la gravité. Toute la journée, le sang doit remonter depuis le bas de la jambe. Si les valvules veineuses sont moins efficaces (varices, séquelles de phlébite, reflux veineux), la stase s’accentue précisément dans cette zone. Résultat : œdème en fin de journée, microfuites, et lésions cutanées qui deviennent plus probables.
Imaginons une journée typique : station debout au travail, transports, peu de pauses, puis retour à la maison. La cheville gonfle légèrement, les chaussettes marquent, et le soir une sensation de chaleur apparaît. Ce terrain favorise l’irritation, puis l’apparition de plaques inflammatoires si un eczéma de stase se surajoute.
Facteurs de risque : le quotidien pèse dans la balance
Les facteurs de risque sont bien identifiés : âge, surcharge pondérale, sédentarité, antécédents de thrombose veineuse, professions en station debout, multiparité, mobilité de cheville limitée. Selon plusieurs sources cliniques, environ 15 % des personnes ayant une insuffisance veineuse peuvent développer ce type de pigmentation au fil du temps. Ce chiffre ne doit pas paniquer, mais il rappelle que ce signe est fréquent chez l’adulte.
À retenir : la dermite ocre n’est pas un simple “problème de peau”, c’est souvent un marqueur de sévérité de la maladie veineuse, classé C4a dans la classification CEAP.
Traitement dermite ocre : la stratégie qui cible la cause veineuse (compression, Doppler, interventions)
Le traitement dermite ocre le plus pertinent commence par une logique simple : si la pression veineuse reste élevée, les soins cutanés seuls ne suffiront pas. En 2026, le socle de la prise en charge reste donc la compression médicale associée, quand nécessaire, à un traitement des varices ou d’un reflux veineux documenté. L’objectif n’est pas de promettre l’effacement complet des taches, mais de ralentir l’évolution, de réduire les symptômes (gonflement, prurit) et de diminuer le risque d’ulcère.
Compression : la base, à condition qu’elle soit bien choisie
Bas, chaussettes, parfois bandes : la compression améliore le retour veineux et limite la stase. Elle se prescrit selon la situation (classe, taille, hauteur). Point important : avant d’installer une compression soutenue, il faut vérifier l’absence d’artériopathie significative, souvent via l’IPS (index de pression systolique) selon les habitudes médicales. En pratique, une compression mal adaptée peut être inconfortable, voire inappropriée dans certains profils vasculaires.
Pour beaucoup de patients, le déclic vient quand la compression devient “un outil du quotidien” plutôt qu’une contrainte. Exemple concret : Hélène, 62 ans, a vu ses démangeaisons diminuer après quelques semaines de port régulier, à condition d’enfiler les bas le matin avant que la cheville ne gonfle. Ce n’est pas spectaculaire en 48 heures, mais c’est souvent très parlant sur plusieurs semaines.
Écho-Doppler veineux : l’examen qui guide les décisions
Un écho-Doppler veineux permet de rechercher un reflux (veines saphènes, perforantes) ou une obstruction (séquelles post-thrombotiques). C’est un pivot : il évite de traiter “à l’aveugle”. En clair, deux personnes avec la même tache à la cheville peuvent avoir des mécanismes veineux différents, donc des solutions différentes.
Interventions veineuses : quand traiter la varice change la trajectoire
Lorsque le reflux est important, des techniques peuvent être proposées : sclérothérapie, ablation thermique endoveineuse, colle (cyanoacrylate), MOCA, ou chirurgie selon l’anatomie veineuse et les habitudes d’équipe. Chez certains patients présentant déjà des complications (plaies, eczéma sévère), réduire le reflux peut améliorer la situation cutanée et faciliter les soins.
À retenir : les taches peuvent persister, même après traitement veineux. L’objectif principal reste la prévention dermite (aggravation, ulcère) et le confort, en complément d’un suivi médical.
Pour visualiser les bases de la compression et du retour veineux, une vidéo pédagogique aide souvent à comprendre “pourquoi on le fait”.
Soins cheville et traitement topique : apaiser, protéger, limiter l’inflammation sans agresser la peau
Une fois la cause veineuse prise en compte, les soins cheville deviennent essentiels : ils ne remplacent pas la compression, mais ils peuvent nettement améliorer le quotidien. La peau touchée par la dermite ocre est souvent sèche, plus réactive, parfois épaissie. Elle supporte mal les frottements, les produits parfumés et l’eau trop chaude. Résultat : une simple routine mal choisie peut entretenir l’irritation.
Émollients et barrière cutanée : le “basique” qui évite beaucoup d’ennuis
Un hydratant émollient appliqué quotidiennement aide à réparer la barrière cutanée. Cela réduit les démangeaisons, limite les fissures et diminue la tentation de gratter. Et ça compte : le grattage répété crée des microplaies, porte d’entrée classique pour une infection cutanée. Concrètement, une peau bien hydratée est une peau qui se défend mieux.
- Choisir des produits sans parfum et hypoallergéniques.
- Appliquer après la toilette, sur peau légèrement humide.
- Insister sur la malléole et le bas de jambe, zones fréquemment “cartonnées”.
- Éviter les gommages et les brosses exfoliantes.
Anti-inflammatoire local : utile quand l’eczéma s’en mêle
Si une plaque rouge, suintante ou très prurigineuse apparaît, un traitement topique peut être nécessaire, souvent avec un dermocorticoïde (c’est un anti-inflammatoire local utilisé en dermatologie). Il ne s’agit pas d’en mettre “au hasard” : dose, durée, zone d’application comptent. Un usage inadapté peut irriter davantage, ou masquer une infection en cours.
Quand consulter ? Si la cheville devient très rouge, chaude, douloureuse, si un suintement apparaît, si une plaie se creuse ou si de la fièvre survient. Dans ces cas, une infection cutanée (ou une complication veineuse) doit être écartée rapidement.
Tableau pratique : options et objectifs (avec limites réalistes)
Option | Objectif principal | À savoir |
Bas de contention | Réduire la stase veineuse, limiter l’aggravation | Efficacité élevée sur l’évolution ; nécessite un port régulier et un bon ajustement |
Émollients / hydratation | Réparer la barrière cutanée, diminuer le prurit | Très utile en continu ; n’agit pas sur la cause veineuse |
Anti-inflammatoire local (dermocorticoïde) | Calmer une poussée d’eczéma de stase | Doit être encadré médicalement ; attention aux usages prolongés |
Veinotoniques | Améliorer les symptômes (jambes lourdes, œdème) | Effet variable ; adjuvant, ne remplace pas compression et activité |
Lasers / IPL (expérimental) | Atténuer certains dépôts pigmentaires | Résultats inconstants ; priorité à la prise en charge veineuse |
Bons réflexes : une routine simple (nettoyage doux + émollient) vaut souvent mieux qu’une accumulation de produits “anti-taches” agressifs.
La suite logique consiste à sécuriser le diagnostic et à éviter les confusions avec d’autres dermatoses, car c’est là que beaucoup de parcours se compliquent.

Diagnostic en dermatologie : différencier dermite ocre, eczéma de stase, purpura et autres taches brunes des jambes
Une tache brune à la cheville n’a pas toujours la même origine. Et c’est précisément pour cela qu’un avis médical est utile : en dermatologie, le contexte et l’aspect des lésions orientent fortement. La dermite ocre s’inscrit souvent dans une histoire de jambes lourdes, varicosités, œdème du soir, parfois antécédent de thrombose. Mais d’autres diagnostics existent, et les confondre peut retarder les bons soins.
Signes qui orientent vers la dermite ocre (C4a)
Les signes typiques incluent des macules brun-rouille près des malléoles, parfois confluentes, avec peau sèche. Le prurit est fréquent. La douleur est souvent modérée, sauf si une sclérose s’installe ou si une plaie apparaît. Un écho-Doppler apporte une preuve objective du reflux ou d’une obstruction.
Confusions fréquentes : ce qui change en pratique
L’eczéma de stase, par exemple, donne plutôt des plaques rouges inflammatoires, très prurigineuses, parfois avec vésicules et suintement. Les dermatoses purpuriques pigmentées (comme la maladie de Schamberg) font des points rouge-brun “poivre de Cayenne”, souvent plus diffus. Une hyperpigmentation post-inflammatoire survient après une irritation ou une dermatose précédente. Une sidérose post-traumatique reste localisée à une zone de choc. Et une vascularite, elle, se manifeste plutôt par un purpura palpable, parfois nécrotique, ce qui change complètement l’urgence et la prise en charge.
Pour fixer les idées, voici un repère simple (qui ne remplace pas l’examen clinique) :
- Dermite ocre : brun-rouille péri-malléolaire + contexte veineux.
- Eczéma de stase : rouge, inflammatoire, très prurigineux, parfois suintant.
- Ulcère veineux : plaie creusante, bords irréguliers, souvent près de la malléole.
- Vascularite : purpura palpable, douleurs, parfois nécrose, urgence relative.
Encadrer le parcours de soins : éviter l’errance
En 2026, le parcours le plus efficace est souvent pluridisciplinaire : médecin traitant pour coordonner, phlébologue/angiologue pour le bilan veineux, infirmier(ère) si besoin de pansements ou d’aide à la compression, dermatologue si lésions atypiques ou résistantes. Cette coordination évite les “aller-retour” et sécurise la surveillance, notamment si la peau devient fragile.
À retenir : un diagnostic sûr évite de traiter une dermite ocre comme une simple tache pigmentaire, ou de passer à côté d’une atteinte inflammatoire nécessitant un anti-inflammatoire local adapté.
Pour mieux comprendre les différences entre eczéma de stase, dermite et troubles veineux, un support vidéo peut compléter les explications du cabinet.
Prévention dermite et complications : éviter l’ulcère, l’infection cutanée et les récidives grâce à des gestes concrets
La prévention dermite repose sur une idée centrale : empêcher la peau de basculer de la simple pigmentation vers des complications (eczéma chronique, durcissement, plaie). Ce n’est pas une course à la perfection, plutôt une régularité. Et dans la vraie vie, ce sont les détails qui font la différence : une hydratation oubliée pendant une semaine, un grattage nocturne, une chaussure qui frotte sur la malléole… et la zone s’abîme.
Routine quotidienne réaliste : ce qui aide vraiment
Bons réflexes : installer une routine “automatique”, comme se brosser les dents. Par exemple, poser l’émollient près de la serviette de toilette. Ou mettre les bas de compression à côté du lit pour les enfiler avant de poser le pied au sol.
- Surélever les jambes 15 à 20 minutes en fin de journée (coussins sous les mollets, pas sous les genoux).
- Marcher : la pompe du mollet est un allié majeur (petites marches fractionnées si besoin).
- Exercices de cheville : flexions/extensions 2 minutes, plusieurs fois par jour, surtout en cas de travail assis.
- Hydratation quotidienne : prévenir fissures et microplaies.
- Protection contre les chocs : attention aux coins de table, aux animaux, aux sports de contact sans protection.
Repérer tôt une infection cutanée ou une aggravation
Une peau fragilisée s’infecte plus facilement, surtout si elle est grattée. Les signes qui doivent alerter : rougeur qui s’étend, chaleur locale, douleur inhabituelle, suintement, croûtes jaunâtres, odeur, ou apparition d’une fissure profonde. Même sans plaie visible, un eczéma de stase peut se surinfecter si la barrière cutanée est rompue.
Quand consulter ? En cas de plaie qui ne cicatrise pas, d’œdème brutal asymétrique, de douleur importante, de fièvre, ou si la zone devient très chaude et rouge. Mieux vaut un avis trop tôt qu’une complication tardive.
Pièges courants : ce qui aggrave sans qu’on s’en rende compte
Beaucoup de personnes testent des “remèdes” trouvés en ligne : citron, huiles essentielles irritantes, gommages, crèmes dépigmentantes fortes. On va être honnête : sur une peau déjà inflammatoire, c’est souvent une mauvaise idée. Non seulement cela irrite, mais cela peut déclencher une dermatite de contact, compliquant la situation.
Autre piège : arrêter la compression dès que ça va mieux. Or la dermite ocre signale une maladie veineuse chronique ; la pression veineuse ne disparaît pas parce que la démangeaison s’est calmée. La constance protège sur le long terme.
À retenir : la meilleure protection contre l’ulcère veineux est un trio simple mais puissant : compression + mouvement + soins cutanés, toujours en complément d’un suivi médical.
La dermite ocre peut-elle disparaître complètement avec un traitement ?
La pigmentation peut s’atténuer chez certaines personnes, mais elle peut aussi persister, même si la circulation est mieux contrôlée. L’objectif du traitement dermite ocre est surtout de réduire l’hypertension veineuse, d’améliorer le confort (prurit, peau sèche) et de prévenir les complications, en complément d’un suivi médical.
Quel traitement topique utiliser quand la cheville gratte et devient rouge ?
Quand une plaque rouge prurigineuse apparaît, un traitement topique anti-inflammatoire (souvent un dermocorticoïde) peut être indiqué, surtout s’il s’agit d’un eczéma de stase associé. Le choix du produit, la durée et la zone d’application doivent être encadrés par un professionnel, car une infection cutanée ou une dermatite de contact peut mimer les mêmes signes.
Pourquoi l’écho-Doppler est-il conseillé en cas de dermite ocre ?
L’écho-Doppler veineux permet d’objectiver un reflux (varices, perforantes) ou une obstruction (séquelles post-thrombotiques). C’est un examen clé pour personnaliser la prise en charge et décider si la compression seule suffit ou si un traitement veineux (sclérothérapie, ablation endoveineuse, etc.) peut être utile, en complément d’un suivi médical.
Quels soins cheville simples aident au quotidien ?
Des soins cheville réguliers peuvent aider : nettoyage doux, émollient sans parfum chaque jour, protection contre les frottements, surélévation des jambes, marche et exercices de cheville. Ces mesures soutiennent la barrière cutanée et limitent les lésions cutanées liées au grattage, en complément de la compression et du suivi médical.
Quels signes doivent faire suspecter une infection cutanée ou une complication ?
Il faut consulter rapidement si la zone devient très rouge et chaude, douloureuse, si un suintement ou des croûtes apparaissent, si une plaie se creuse, ou en cas de fièvre. Ces signes peuvent évoquer une infection cutanée ou une complication veineuse nécessitant une prise en charge médicale.
Cet article ne remplace pas l’avis d’un professionnel de santé. En cas de doute, consultez votre médecin ou votre phlébologue.