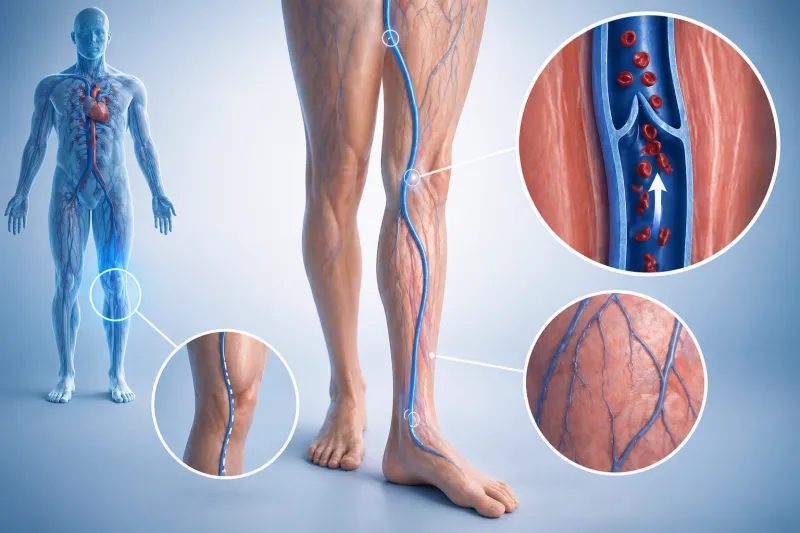
Un essoufflement qui surgit sans prévenir, une douleur thoracique qui coupe le souffle, un cœur qui s’emballe… L’embolie pulmonaire fait partie de ces urgences où chaque minute compte, précisément parce que les signes précoces peuvent être confondus avec une simple infection respiratoire, une crise d’angoisse, ou une « mauvaise posture ». En France, les données de santé publique la placent parmi les causes majeures d’hospitalisation et de décès, ce qui explique pourquoi il est utile de savoir reconnaître les symptômes qui doivent alerter. Le mécanisme est souvent le même : un caillot formé dans une veine, fréquemment au niveau de la jambe (thrombose veineuse profonde), migre jusqu’aux artères pulmonaires et bloque la circulation. Résultat : le sang s’oxygène moins bien, et le cœur droit force. Le corps, lui, envoie des signaux plus ou moins nets.
On va être honnête : il n’existe pas de « portrait-robot » parfait. Certaines embolies pulmonaires se manifestent brutalement, d’autres plus insidieusement, surtout chez les personnes déjà fragiles ou essoufflées au quotidien. Mais certains tableaux reviennent souvent : douleur thoracique majorée à l’inspiration, essoufflement inhabituel, tachycardie, parfois toux et plus rarement hémoptysie (crachats de sang). Un autre indice précieux se situe… dans la jambe : gonflement jambes, douleur, chaleur, rougeur d’un mollet. Quand plusieurs signaux s’additionnent, la bonne réaction n’est pas d’attendre que « ça passe ». La suite détaille, concrètement, comment repérer ces symptômes et comment réagir sans paniquer.
- Essoufflement soudain (au repos ou pour un effort habituellement facile)
- Douleur thoracique (souvent augmentée par l’inspiration ou la toux)
- Tachycardie et sensation de palpitations
- Toux parfois associée à une hémoptysie
- Cyanose (lèvres/doigts bleutés) : signe de gravité
- Gonflement jambes, douleur de mollet : possible thrombose en amont
Embolie pulmonaire : comprendre les signes précoces et pourquoi ils apparaissent
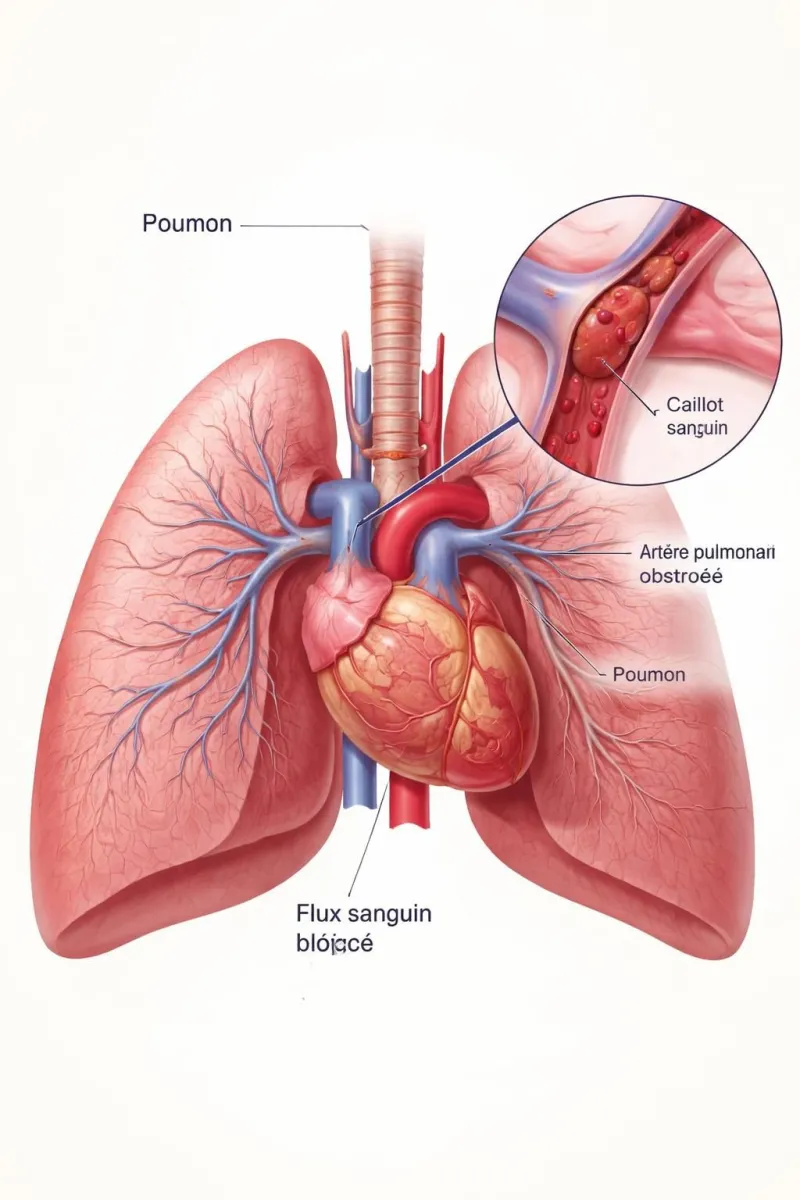
Une embolie pulmonaire correspond à l’obstruction d’une artère pulmonaire (ou d’une branche) par un caillot. En clair, une partie du poumon est moins bien irriguée, et l’échange d’oxygène devient moins efficace. Le corps compense : la respiration s’accélère, le cœur bat plus vite, et une sensation de malaise peut apparaître. Cette mécanique explique la triade classique souvent retrouvée : essoufflement, douleur thoracique et tachycardie.
Concrètement, la douleur peut être « piquante », parfois localisée sur un côté, et s’intensifier quand la personne inspire profondément ou tousse. Ce caractère « pleurétique » (lié à la plèvre) est typique, sans être exclusif. Dans d’autres cas, la gêne est derrière le sternum, plus diffuse, ce qui fait penser à d’autres problèmes cardiaques. D’où l’importance de ne pas s’auto-diagnostiquer : l’enjeu, c’est la rapidité de prise en charge.
Des symptômes parfois trompeurs : l’exemple d’un quotidien très banal
Imaginons une scène fréquente : après un long trajet en voiture, une personne se lève, se sent essoufflée en montant quelques marches, puis ressent une douleur thoracique à l’inspiration. Elle pense à un faux mouvement, ou à une anxiété liée à la fatigue. Si, en parallèle, un mollet est douloureux ou gonflé (même légèrement), l’association devient beaucoup plus évocatrice. C’est souvent ce mélange « poumons + jambe » qui met la puce à l’oreille.
Autre situation : après une chirurgie (orthopédique par exemple), l’immobilisation favorise la stase veineuse. Un caillot peut se former sans signe spectaculaire, puis se détacher. Les signes précoces peuvent alors être discrets : souffle plus court, fatigue inhabituelle, accélération du pouls. Parfois, la première alerte survient à l’effort le plus anodin : porter les courses, marcher vite pour attraper un bus, monter un étage.
« À retenir »
L’embolie pulmonaire n’est pas seulement une douleur « dans la poitrine ». C’est un ensemble de signaux liés à un défaut d’oxygénation et à une surcharge du cœur droit, ce qui explique l’association essoufflement + tachycardie + douleur thoracique. Le prochain point consiste à distinguer ce qui relève d’une alerte urgente.
Reconnaître les symptômes qui doivent alerter : essoufflement, douleur thoracique, tachycardie et signes associés
Les symptômes d’une embolie pulmonaire varient selon la taille du caillot, le nombre de branches touchées, et le terrain (âge, maladies respiratoires, insuffisance cardiaque, etc.). Mais certains tableaux reviennent suffisamment souvent pour être connus du grand public. Le plus fréquent : un essoufflement d’apparition brutale, disproportionné. La personne peut dire : « Je manque d’air sans raison » ou « Je n’arrive pas à reprendre mon souffle ». Cet essoufflement peut être présent au repos ou se manifester à l’effort, de façon inhabituelle par rapport aux habitudes.
La douleur thoracique, elle, peut inquiéter car elle évoque aussi l’infarctus. Dans l’embolie, elle est souvent majorée par l’inspiration, et peut s’accompagner d’une sensation d’angoisse. Cette anxiété n’est pas « dans la tête » : lorsque l’oxygène baisse, le corps se met en alerte. Le troisième signal fréquent est la tachycardie : cœur qui bat vite, palpitations, impression que le rythme s’emballe même en étant assis.
Toux, hémoptysie, cyanose : les signaux moins fréquents mais importants
Une toux peut apparaître, parfois sèche et irritative. Plus rarement, il existe une hémoptysie, c’est-à-dire des crachats teintés de sang. Ce signe impressionne, mais il n’est pas systématique. Il peut correspondre à une petite zone de souffrance du tissu pulmonaire. Autre marqueur de gravité : la cyanose (lèvres ou extrémités bleutées), qui suggère une oxygénation insuffisante. Dans ce cas, il faut agir vite.
En pratique, d’autres signes peuvent s’associer : vertiges, malaise, sueurs, douleur thoracique persistante, voire syncope dans les formes sévères. L’objectif n’est pas de cocher des cases, mais de repérer une combinaison inhabituelle, surtout si un facteur de risque existe (immobilisation, chirurgie récente, cancer, grossesse/post-partum, antécédent de thrombose, contraception hormonale chez personne à risque, tabagisme, surpoids).
« Quand consulter ? »
Il est recommandé de contacter une aide médicale urgente (15 ou 112) si plusieurs signes sont présents, notamment :
- Essoufflement soudain ou aggravation rapide, surtout au repos
- Douleur thoracique intense ou persistante, majorée à l’inspiration
- Cyanose, malaise, syncope, confusion
- Tachycardie marquée associée à une gêne respiratoire
- Hémoptysie ou toux inexpliquée avec essoufflement
Une idée simple : si la personne a l’impression que « quelque chose ne va vraiment pas » et que la respiration est affectée, mieux vaut être évalué rapidement. La section suivante détaille la jambe, souvent le point de départ du problème.
Le signe dans la jambe qui change tout : gonflement jambes, douleur du mollet et thrombose veineuse
Dans de nombreux cas, l’embolie pulmonaire est la conséquence d’une thrombose veineuse profonde (TVP), souvent appelée « phlébite ». Un caillot se forme dans une veine profonde, fréquemment au niveau du mollet ou de la cuisse, puis un fragment peut migrer vers les poumons. C’est pour cela que le gonflement jambes (souvent unilatéral) est un signe précieux : il relie la gêne respiratoire à une cause vasculaire.
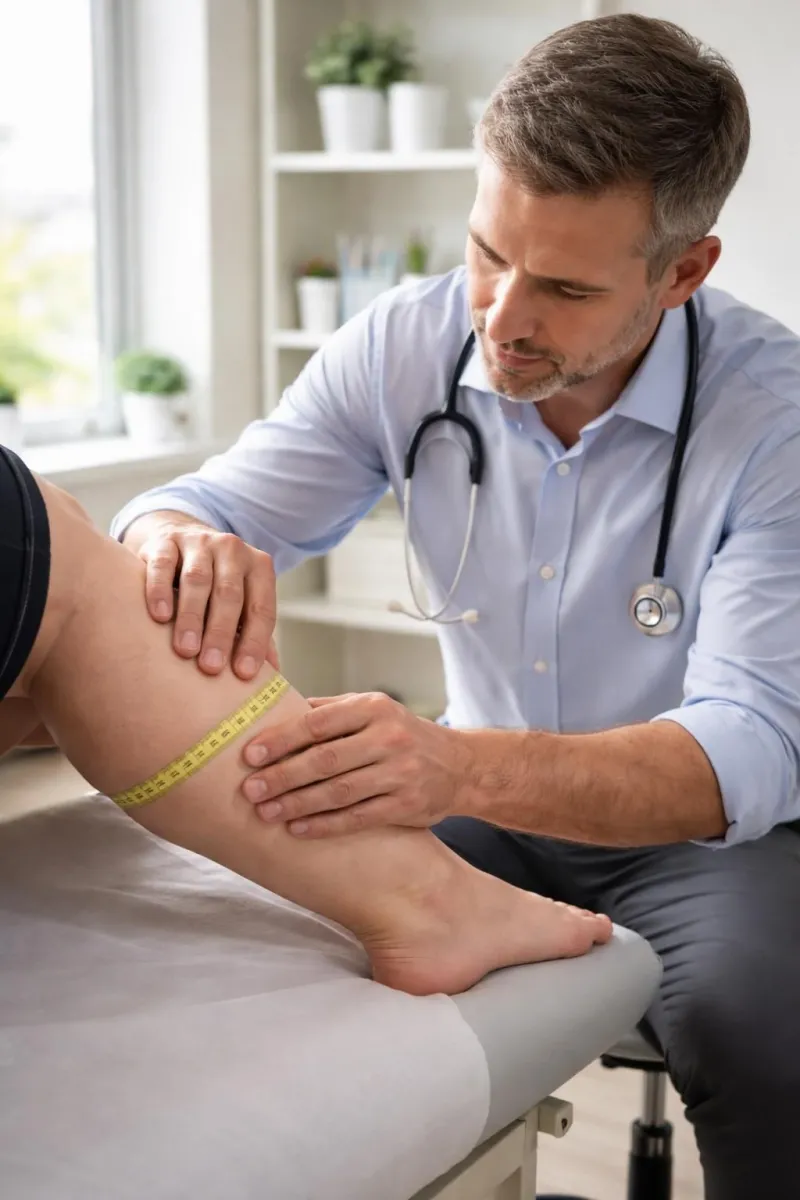
Concrètement, que peut-on observer ? Une jambe plus volumineuse que l’autre, une douleur du mollet à la marche ou à la pression, une sensation de chaleur, parfois une rougeur. Certaines personnes décrivent un « tiraillement » ou une lourdeur inhabituelle en fin de journée. Et parfois, il n’y a presque rien. C’est frustrant, mais réaliste : une TVP peut être silencieuse, d’où l’intérêt de la prévention chez les profils à risque.
Pourquoi l’immobilisation est un déclencheur si fréquent
Le sang des jambes remonte vers le cœur grâce aux muscles du mollet (la « pompe » musculaire) et aux valvules veineuses. Quand la personne reste longtemps immobile — alitement, plâtre, convalescence, voyage long-courrier, ou même journées entières assises — le flux ralentit. Cette stase favorise la coagulation, surtout si s’ajoutent d’autres facteurs : déshydratation, tabac, surpoids, traitements hormonaux, ou terrain familial.
Imaginons quelqu’un qui travaille assis, enchaîne des réunions en visio, puis prend un train de plusieurs heures. Sans mouvement régulier, les jambes restent « en mode parking ». Ce n’est pas le trajet qui crée à lui seul le caillot, mais l’accumulation : immobilité + facteurs individuels. Et c’est précisément ce type de scénario du quotidien qui rend les signes précoces difficiles à interpréter si on ne pense pas à la piste veineuse.
« Bons réflexes »
- Après une période assise prolongée, bouger les chevilles, se lever régulièrement et marcher quelques minutes.
- Boire de l’eau à intervalles réguliers, surtout en voyage ou par forte chaleur.
- En cas de risque connu (antécédent de phlébite, chirurgie, cancer…), demander l’avis médical sur la prévention : contention, anticoagulants selon situations.
- Ne pas banaliser un gonflement jambes unilatéral douloureux, surtout s’il s’associe à un essoufflement.
Ce lien jambe-poumon est une clé de lecture simple. La prochaine étape, c’est de comprendre comment les médecins confirment ou écartent l’embolie pulmonaire sans perdre de temps.
Examens médicaux : comment confirmer rapidement une embolie pulmonaire et éviter les fausses pistes
Face à des symptômes compatibles avec une embolie pulmonaire, l’objectif est double : évaluer l’urgence et confirmer le diagnostic de manière fiable. En pratique, le médecin combine l’interrogatoire (début des signes, facteurs de risque, douleur de jambe, chirurgie récente, contraception hormonale, antécédents) et l’examen clinique (respiration, fréquence cardiaque, saturation en oxygène, recherche de cyanose ou de gonflement jambes).
Ensuite viennent les examens. Les D-dimères, par exemple, peuvent aider lorsqu’ils sont bas à écarter un caillot dans certains contextes. Mais ils ne suffisent pas à eux seuls à « prouver » une embolie : ils peuvent être élevés pour d’autres raisons (infection, inflammation, chirurgie récente, grossesse). C’est là que l’imagerie prend le relais. Aujourd’hui, l’angio-scanner thoracique est souvent l’examen de référence car il visualise l’obstruction des artères pulmonaires. En cas de contre-indication au scanner (allergie à l’iode, insuffisance rénale sévère, situations particulières), une scintigraphie de perfusion peut être proposée.
Tableau pratique : à quoi servent les examens les plus courants ?
Examen | À quoi il sert | Ce qu’il peut montrer | Limites fréquentes |
D-dimères | Aider à exclure un caillot dans certains cas | Fragments liés à la dégradation d’un thrombus | Peu spécifique (peut augmenter pour d’autres raisons) |
Angio-scanner thoracique | Confirmer l’embolie pulmonaire | Visualisation directe du caillot | Produit de contraste iodé (selon terrain) |
Scintigraphie de perfusion | Alternative si scanner non possible | Zones du poumon moins perfusées | Disponibilité variable, interprétation selon contexte |
Échographie Doppler veineuse | Rechercher une TVP (source possible) | Caillot dans les veines des jambes | Peut être normale si caillot déjà migré |
ECG / radiographie thorax | Écarter d’autres causes | Signes indirects, diagnostics alternatifs | Non spécifique pour l’EP |
En clair : pourquoi l’auto-évaluation a ses limites
Douleur intercostale, pneumonie, crise d’asthme, infarctus, péricardite, reflux… Plusieurs problèmes peuvent donner une douleur thoracique ou une toux. Même l’angoisse peut provoquer une hyperventilation et une tachycardie. La différence, c’est que l’embolique pulmonaire engage parfois le pronostic vital, donc le doute doit pencher vers l’évaluation médicale plutôt que l’attente.
Le fil conducteur reste simple : symptômes respiratoires inattendus + contexte de risque + éventuellement jambe suspecte. La suite aborde ce qui peut être fait pour réduire les risques au quotidien, toujours en complément d’un suivi médical.
Limiter les risques et mieux réagir : prévention, facteurs favorisants et bonnes décisions au bon moment
Prévenir une embolie pulmonaire, c’est surtout prévenir la formation de caillots veineux et leur migration. Cette prévention n’a rien de « magique » : elle repose sur des mesures cohérentes avec la physiologie. Moins le sang stagne dans les jambes, moins le risque augmente. Et plus les facteurs pro-coagulants sont maîtrisés (tabac, surpoids, immobilisation), plus la circulation est favorable.
Pour les personnes à risque, la prévention est souvent décidée avec l’équipe médicale : anticoagulants en prophylaxie après certaines chirurgies, mobilisation précoce, bas de contention, surveillance. Dans des situations particulières, un filtre cave peut être discuté pour empêcher la migration d’un caillot, mais cela se décide au cas par cas, selon des critères médicaux précis. Dans la vraie vie, la plupart des actions utiles sont simples, répétables, et s’inscrivent dans l’hygiène de vie.
Facteurs de risque : ce qui doit faire redoubler de vigilance
Certains contextes augmentent nettement la probabilité d’un événement thromboembolique : chirurgie récente (surtout orthopédique), alitement, cancer, antécédent personnel ou familial de TVP/EP, grossesse et post-partum, insuffisance cardiaque, troubles connus de la coagulation. Côté mode de vie, le tabagisme et l’obésité jouent aussi un rôle, tout comme certains traitements hormonaux (contraception, traitement substitutif de la ménopause) lorsqu’ils s’associent à d’autres risques. L’enjeu n’est pas de culpabiliser, mais d’anticiper.
« Bons réflexes »
- En voyage : se lever régulièrement, contracter/décontracter les mollets, éviter la déshydratation.
- Après chirurgie ou immobilisation : suivre la prophylaxie prescrite et reprendre la marche dès que possible selon avis médical.
- Surveiller un gonflement jambes unilatéral, surtout s’il s’accompagne de douleur ou chaleur.
- Ne pas banaliser l’association essoufflement + douleur thoracique + tachycardie, même si la personne est stressée.
- Discuter contraception et traitements hormonaux en cas de facteurs de risque veineux, avec un professionnel de santé.
« À retenir »
La prévention vise surtout à réduire la stase veineuse et à encadrer médicalement les périodes à risque. Elle ne remplace jamais une évaluation en urgence si des symptômes apparaissent. Pour finir, place aux questions les plus fréquentes, avec des réponses concrètes.
>> Voir aussi, symptômes de la phlébite profonde.
Quels sont les signes précoces les plus fréquents d’une embolie pulmonaire ?
Les signes précoces les plus évocateurs associent souvent un essoufflement soudain, une douleur thoracique (souvent majorée à l’inspiration) et une tachycardie. Une toux peut s’ajouter, plus rarement une hémoptysie. Une cyanose (lèvres bleutées), un malaise ou une syncope sont des signaux de gravité qui nécessitent une aide médicale urgente.
Une douleur au mollet peut-elle annoncer une embolie pulmonaire ?
Oui, car l’embolie pulmonaire provient fréquemment d’une thrombose veineuse profonde dans la jambe. Un gonflement jambes (souvent d’un seul côté), une douleur du mollet, une sensation de chaleur ou une rougeur peuvent évoquer une situation de phlébite. Si ces signes s’accompagnent d’essoufflement ou de douleur thoracique, il faut consulter sans attendre.
Comment différencier une crise d’angoisse d’une embolie pulmonaire ?
Les deux peuvent donner une sensation d’oppression et une tachycardie. Ce qui doit alerter davantage : un essoufflement vraiment inhabituel, une douleur thoracique qui augmente à l’inspiration, une baisse de la saturation, une cyanose, ou un contexte à risque (immobilisation, chirurgie, antécédent de thrombose, cancer). En cas de doute, l’évaluation médicale est la meilleure option.
Quels examens confirment le diagnostic d’embolie pulmonaire ?
Le diagnostic s’appuie sur l’évaluation clinique et des examens complémentaires. Les D-dimères peuvent aider dans certains cas, mais l’imagerie est déterminante : l’angio-scanner thoracique est souvent l’examen de référence pour visualiser un caillot dans les artères pulmonaires. Une scintigraphie de perfusion ou une échographie Doppler des jambes peuvent compléter selon la situation.
Que faire immédiatement si plusieurs symptômes sont présents ?
Si un essoufflement soudain survient avec douleur thoracique, tachycardie, cyanose, malaise, ou hémoptysie, il est recommandé d’appeler les urgences (15 ou 112). Il vaut mieux éviter de conduire soi-même. Une prise en charge rapide permet d’évaluer la gravité et de débuter un traitement adapté, en complément d’un suivi médical.
Cet article ne remplace pas l’avis d’un professionnel de santé. En cas de doute, consultez votre médecin ou votre phlébologue.