Après une thrombose veineuse profonde, tout le monde espère tourner la page. Pourtant, chez certaines personnes, la jambe « n’oublie pas » : lourdeur persistante, œdème qui revient en fin de journée, douleur sourde dès que la station debout s’éternise… Ce tableau correspond parfois au syndrome post-thrombotique, une complication à long terme liée aux séquelles laissées dans les veines. Le piège, c’est que les signes peuvent être discrets au départ, fluctuants, et se confondre avec une simple fatigue, des varices ou une gêne musculaire. En clair, beaucoup attendent trop, pensant que « ça va passer ».
Concrètement, reconnaître les symptômes du syndrome post-thrombotique, c’est repérer un ensemble d’indices qui s’aggravent souvent avec la chaleur, la marche prolongée ou l’orthostatisme (rester debout). Et qui s’améliorent plutôt au repos, jambe surélevée. Plus tôt ces signaux sont identifiés, plus il est possible d’agir sur le confort, la prévention des complications (notamment les ulcères) et la qualité de vie, en complément d’un suivi médical. La suite propose des repères très concrets, avec des exemples du quotidien, pour éviter de passer à côté.
En bref
- Le syndrome post-thrombotique peut apparaître dans les mois qui suivent une thrombose veineuse profonde, parfois jusqu’à 1–2 ans après.
- Les symptômes typiques : douleur, œdème, lourdeur, crampes, démangeaisons, picotements, et parfois raideur de la cheville ou du mollet.
- Les signes sont souvent plus marqués en fin de journée et améliorés par le repos et l’élévation du membre.
- Les changements de peau autour de la cheville (rougeur, sécheresse, pigmentation brune) peuvent annoncer une évolution vers des ulcères.
- Le diagnostic repose surtout sur l’examen clinique et l’histoire de TVP ; une échographie Doppler peut aider à écarter une nouvelle thrombose ou préciser l’état veineux.
Symptômes du syndrome post-thrombotique : les signes qui doivent alerter au quotidien
Le syndrome post-thrombotique ne ressemble pas toujours à une douleur franche et spectaculaire. Souvent, il s’installe par touches. Une personne peut se sentir « gênée » plutôt que franchement malade, ce qui retarde la consultation. Pourtant, certains marqueurs reviennent très souvent : douleur de la jambe, œdème (gonflement), sensation de lourdeur, et inconfort accentué en fin de journée.
Imaginons un cas concret : après une thrombose veineuse profonde survenue il y a quelques mois, une jambe gonfle davantage que l’autre après une journée de travail. La chaussure serre, la chaussette laisse une marque profonde, et la peau tire au niveau de la cheville. Au réveil, la jambe paraît « presque normale ». Ce yo-yo est un signal typique d’une mauvaise remontée veineuse, et donc d’une pression anormalement élevée dans les tissus.
Douleur, lourdeur, fatigue de jambe : comment les distinguer d’un simple « coup de fatigue »
On va être honnête : tout le monde peut avoir les jambes lourdes après une journée debout. Ce qui oriente vers un syndrome post-thrombotique, c’est la répétition, l’asymétrie (une jambe plus touchée), et le lien avec l’histoire d’une thrombose veineuse profonde. La douleur est souvent décrite comme une tension, un élancement, une gêne profonde, parfois pulsatile après l’effort.
Autre indice : l’amélioration. Dans le syndrome post-thrombotique, la gêne diminue fréquemment quand la jambe est surélevée, ou après une pause assise avec le mollet détendu. À l’inverse, rester immobile debout dans une file d’attente, cuisiner longtemps sans bouger, ou piétiner en ville, peut faire monter l’inconfort.
Œdème, raideur et sensations nerveuses (picotements) : les indices « discrets »
L’œdème peut être visible ou seulement ressenti : bague de chaussette marquée, mollet « plus plein », cheville moins dessinée. Certaines personnes décrivent aussi une raideur de cheville, comme si l’articulation était moins souple en fin de journée. Cela peut gêner la marche, surtout sur des escaliers ou des pavés.
Des sensations de picotements, fourmillements, ou démangeaisons apparaissent parfois. Elles s’expliquent par la congestion veineuse et l’inflammation locale des tissus, qui irrite la peau et les petits nerfs superficiels. Ces symptômes ne veulent pas dire « nerf coincé » à coup sûr, mais ils méritent d’être situés dans le contexte global.
À retenir
- Un inconfort majoré en fin de journée et soulagé jambe surélevée est très évocateur.
- La combinaison douleur + œdème + lourdeur après TVP doit faire penser au syndrome post-thrombotique.
- Les signes « discrets » (picotements, démangeaisons, raideur) comptent aussi.
La lecture des symptômes est une première étape ; comprendre ce qui se passe à l’intérieur des veines aide ensuite à mieux reconnaître les scénarios typiques.

Pourquoi les symptômes apparaissent : valves abîmées, reflux veineux et inflammation après thrombose veineuse profonde
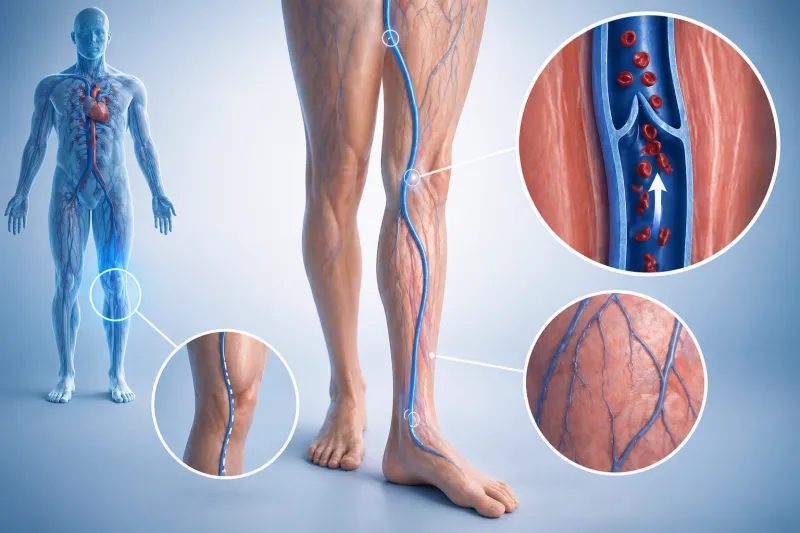
Pour reconnaître le syndrome post-thrombotique, il est utile d’avoir une image simple en tête : dans les veines des jambes, de petites valves jouent le rôle de clapets anti-retour. Elles aident le sang à remonter contre la gravité, surtout quand les muscles du mollet se contractent à la marche. Après une thrombose veineuse profonde, le caillot et la réaction inflammatoire peuvent léser ces structures fragiles. Résultat : même une fois l’épisode aigu passé, la circulation peut rester perturbée.
Deux mécanismes sont particulièrement en cause. D’abord, le reflux : les valves ne se ferment plus correctement, le sang redescend partiellement, la pression augmente dans le bas de la jambe. Ensuite, l’altération de la paroi veineuse : après cicatrisation, la veine peut devenir plus rigide, moins capable de s’adapter aux variations de débit. Lors d’une marche un peu soutenue, la veine « encaisse » moins bien, ce qui peut déclencher douleur et gonflement.
La pression veineuse : le fil rouge qui relie douleur, œdème et peau fragile
Quand la pression augmente dans les veines de la jambe, une partie du liquide s’échappe vers les tissus. C’est l’œdème. Au départ, il est intermittent. Puis, s’il persiste, les tissus se modifient : ils deviennent plus fermes, parfois « cartonnés ». Cette évolution explique pourquoi certaines personnes décrivent une jambe lourde « comme du plomb », et une peau qui perd sa souplesse.
Cette pression chronique entretient aussi une inflammation de bas grade. Pas forcément une rougeur spectaculaire comme une infection, mais un terrain inflammatoire qui rend la peau plus réactive, plus prurigineuse, plus sujette aux irritations. Concrètement : un frottement de chaussure, un grattage, ou un petit choc contre un meuble peut faire plus de dégâts qu’avant.
Quand la peau change : du prurit à la décoloration, puis au risque d’ulcères
Les premiers signes cutanés peuvent paraître banals : sécheresse, démangeaisons près de la cheville, plaques rouges. Chez certaines personnes, la peau se pigmente : elle devient brunâtre, parfois avec un aspect « rouille ». Ce phénomène est lié à la fuite de globules rouges hors des capillaires dilatés ; les pigments se déposent dans la peau.
À un stade plus avancé, la peau peut devenir dure, épaissie, « coriace ». Dans ce contexte, une petite blessure peut se transformer en plaie chronique : un ulcère veineux. Il n’est pas forcément très douloureux au début, ce qui surprend. Mais il est long à cicatriser, peut s’infecter, et impacte fortement la mobilité.
Ce qui se passe dans les veines | Conséquence fréquente | Comment cela se ressent au quotidien |
Valves endommagées → reflux | Pression accrue en bas de jambe | Lourdeur et douleur après station debout, amélioration jambe surélevée |
Paroi veineuse cicatricielle et moins souple | Adaptation difficile à l’effort | Gêne pulsatile après marche, sensation de tension |
Stase + inflammation locale | Peau fragilisée | Démangeaisons, plaques, sécheresse près de la cheville |
Pression chronique + peau fragile | Ulcères veineux | Plaie qui ne guérit pas, pansements répétés, impact sur les déplacements |
Cette mécanique explique pourquoi le repérage des signes cutanés et des variations d’œdème est si important. La prochaine étape consiste à savoir quand ces symptômes relèvent d’un simple inconfort, et quand ils imposent de consulter.
Quand consulter ?
- Si une jambe présente un œdème nouveau, surtout si un antécédent de thrombose veineuse profonde existe.
- Si la douleur devient inhabituelle, plus intense, ou associée à une rougeur marquée et une chaleur locale.
- Si une plaie apparaît près de la cheville ou du tibia, ou si une petite lésion ne cicatrise pas.
- Si la marche est limitée par la gêne, la raideur ou la fatigue de jambe.
Reconnaître l’évolution : du syndrome post-thrombotique « léger » aux complications comme les ulcères
Le syndrome post-thrombotique ne se manifeste pas de façon uniforme. Il existe des formes plus légères, qui restent surtout gênantes, et des formes plus sévères, qui altèrent nettement la qualité de vie. L’idée n’est pas de s’auto-classer, mais de comprendre une chose : quand les symptômes changent de rythme, d’intensité ou de nature (notamment cutanée), il faut réévaluer la situation avec un professionnel.
Un repère simple : au début, les signes sont souvent « mécaniques ». La jambe gonfle quand la journée est longue, la gêne augmente quand la position debout est prolongée. Puis, si le terrain veineux se dégrade, la peau et les tissus s’installent dans un état inflammatoire chronique. À ce stade, la gêne devient plus constante, moins dépendante des activités.
Cas pratique : deux quotidiens, deux niveaux d’alerte
Premier scénario : une personne active, qui reprend progressivement la marche après une TVP. En fin d’après-midi, la cheville est plus gonflée, avec une douleur sourde. Le repos et la surélévation améliorent nettement en 30 à 60 minutes. Ici, l’objectif est surtout d’optimiser les « bons réflexes » et d’éviter la spirale inconfort → sédentarité.
Deuxième scénario : la jambe est gonflée dès le matin, la peau gratte, tiraille, se pigmente. Une petite écorchure près de la malléole interne s’ouvre et suinte. Là, le risque de ulcères est plus concret, et la prise en charge doit être structurée (compression adaptée, soins de plaie, évaluation veineuse), toujours en complément d’un suivi médical.
Attention à la confusion : varices, insuffisance veineuse chronique et post-thrombotique
Beaucoup de personnes entendent « insuffisance veineuse chronique » et pensent immédiatement aux varices. Or, le syndrome post-thrombotique s’inscrit souvent dans une insuffisance veineuse, mais avec un facteur déclenchant précis : la thrombose veineuse profonde ayant laissé des séquelles. Les manifestations se ressemblent (lourdeur, œdème, peau qui change), mais l’histoire clinique oriente fortement.
En clair : si une TVP a eu lieu, les symptômes veineux qui persistent ou réapparaissent ne doivent pas être banalisés. Même si une personne a « toujours eu des jambes lourdes », la survenue d’une TVP change la donne.
Ce qui rend la situation plus difficile : infections, douleur et mobilité
Quand un ulcère veineux apparaît, la prise en charge devient plus lourde : pansements, surveillance, parfois traitements antibiotiques en cas de surinfection. Dans de rares cas, une infection sévère peut évoluer vers une septicémie. Ce n’est pas le scénario le plus fréquent, mais c’est la raison pour laquelle une plaie chronique ne doit jamais être laissée « vivre sa vie ».
Par ailleurs, la douleur et la gêne peuvent réduire l’activité physique. Or, la marche est un allié majeur du retour veineux, car les muscles du mollet agissent comme une pompe. C’est un paradoxe classique : plus la jambe fait mal, moins on bouge ; moins on bouge, plus l’œdème et la lourdeur s’installent. Rompre ce cercle avec des solutions réalistes est essentiel.
Bons réflexes
- Fractionner les périodes debout : 2 minutes de marche toutes les 30–45 minutes peuvent déjà aider.
- Surélever la jambe dès que possible (pause canapé, lecture, travail sur ordinateur).
- Hydrater la peau quotidiennement si elle est sèche ou prurigineuse, pour limiter les microfissures.
- Signaler rapidement toute plaie, même petite, avant qu’elle ne devienne un ulcère.
Comprendre l’évolution aide à agir, mais encore faut-il savoir comment se fait le diagnostic en pratique, et quels examens peuvent être proposés.

Diagnostic du syndrome post-thrombotique : examen clinique, échographie Doppler et pièges à éviter
Le diagnostic du syndrome post-thrombotique repose avant tout sur l’histoire (antécédent de thrombose veineuse profonde) et l’examen clinique : distribution de l’œdème, douleur déclenchée par certaines positions, signes cutanés autour de la cheville, présence de varices associées, comparaison entre les deux jambes. Il n’existe pas un « test unique » qui tranche à lui seul, d’où l’importance d’une description précise des symptômes au rendez-vous.
En consultation, les questions posées semblent parfois très concrètes : « À quel moment la jambe gonfle ? », « Est-ce que la nuit améliore ? », « Est-ce que la marche soulage ou aggrave ? », « La peau gratte-t-elle ? ». Ces détails orientent vers une atteinte veineuse chronique plutôt que musculaire ou articulaire.
Le rôle de l’échographie Doppler : confirmer le terrain veineux et éliminer une récidive
L’échographie Doppler est fréquemment utilisée pour évaluer l’état des veines, rechercher un reflux, apprécier les séquelles d’une TVP et, surtout, vérifier qu’il n’existe pas une nouvelle thrombose en cas de symptômes récents ou atypiques. C’est un examen non invasif, réalisé en cabinet ou à l’hôpital, qui apporte des informations clés sur la circulation.
Il est important de comprendre son objectif : elle ne « guérit » rien, mais elle aide à orienter la prise en charge (compression, rééducation, suivi spécialisé). Elle permet aussi de mieux expliquer au patient pourquoi la jambe réagit ainsi, ce qui améliore l’adhésion aux mesures de confort.
Les pièges fréquents : minimiser, tout attribuer au sport… ou confondre avec une alerte aiguë
Premier piège : banaliser l’œdème en le mettant sur le compte de la chaleur, d’un voyage, d’une reprise du travail. Bien sûr, ces facteurs aggravent souvent les symptômes. Mais après TVP, une aggravation durable mérite une évaluation.
Deuxième piège : attribuer toute la gêne à un problème musculaire. Une crampe de mollet, une raideur de cheville, une fatigue à la marche peuvent être veineuses. Le contexte, la chronologie et les signes cutanés (démangeaisons, rougeurs, pigmentation) aident à faire la part des choses.
Troisième piège : confondre syndrome post-thrombotique et urgence thrombotique. Si la jambe devient brutalement très douloureuse, chaude, rouge, avec un gonflement rapide, il faut rechercher une récidive de TVP. En clair : tout symptôme « nouveau et violent » se traite comme une alerte jusqu’à preuve du contraire.
Quand consulter ?
- Si les symptômes s’installent dans les mois suivant une thrombose veineuse profonde, même s’ils semblent modérés.
- Si l’œdème devient quotidien ou matinal, ou si la jambe durcit.
- Si la peau change (rougeur persistante, démangeaisons, pigmentation, suintement).
- Si une douleur « différente d’habitude » apparaît (plus intense, plus localisée, plus rapide).
Une fois le diagnostic posé ou fortement suspecté, l’enjeu devient très pragmatique : que faire au jour le jour pour gagner en confort et réduire le risque de complications, sans promettre l’impossible ?
Comment mieux vivre avec les symptômes : compression, activité, élévation et soins de peau (en complément d’un suivi médical)
Le syndrome post-thrombotique est souvent une affection au long cours. L’objectif réaliste n’est pas de promettre une disparition totale des symptômes, mais de viser un meilleur confort, une mobilité préservée et la prévention des complications comme les ulcères. Cela passe par des mesures simples, répétées, et adaptées au quotidien. Et, point clé, ces conseils s’appliquent en complément d’un suivi médical, notamment après une thrombose veineuse profonde.
Dans la vraie vie, le succès vient rarement d’un seul geste. C’est plutôt une combinaison : compression bien ajustée, activités régulières, pauses intelligentes, et soin de peau constant. Cela demande un peu d’organisation, mais les bénéfices peuvent être très concrets : moins d’œdème le soir, moins de douleur à la marche, moins d’irritations.
Compression (bas de contention) : l’efficacité dépend surtout de l’ajustement
Les bas de compression exercent une pression plus forte à la cheville, puis dégressive vers le haut. Ce gradient aide à limiter la stase sanguine dans les veines et peut réduire douleur et gonflement. Mais il y a un point souvent sous-estimé : un bas « à peu près » n’est pas un bas efficace. Trop lâche, il sert peu. Trop serré, il devient intolérable, voire inadapté.
En pratique, le port est plus simple si le bas est enfilé le matin, avant que l’œdème ne s’installe. Certaines personnes utilisent des gants d’enfilage ou un enfile-bas. Ce n’est pas un gadget : c’est parfois ce qui permet d’être régulier, donc d’en tirer un bénéfice.
Élévation et micro-pauses : la gravité comme alliée
Surélever la jambe au repos aide le sang à remonter vers le cœur. L’idée est simple, mais l’application mérite d’être réaliste. Par exemple : 30 minutes jambe surélevée après le travail, ou plusieurs pauses de 10 minutes dans la journée si le rythme le permet. Même au bureau, poser le pied sur un petit tabouret peut diminuer l’inconfort.
La nuit, une légère surélévation (avec un coussin adapté) peut être utile chez certains. Il ne s’agit pas de dormir assis, mais d’éviter que la cheville reste dans une position où le liquide stagne.
Activité physique : la « pompe du mollet » vaut souvent mieux que l’immobilité
La marche est un outil de base, car la contraction du mollet pousse le sang vers le haut. En clair : bouger aide souvent plus que se reposer toute la journée. Cela dit, il faut doser. Quand une veine est cicatricielle, l’effort peut parfois déclencher une sensation pulsatile ou une tension ; l’objectif est alors d’augmenter progressivement.
Des exercices simples peuvent être intégrés sans tenue de sport : flexions/ extensions de cheville, montées sur la pointe des pieds, marche sur place pendant une minute. Ils ciblent directement la pompe musculaire. L’intérêt, c’est que ces mouvements aident aussi la raideur de cheville qui s’installe en fin de journée.
Peau et plaies : prévenir plutôt que courir après un ulcère
Quand la peau démange ou se dessèche, les microfissures deviennent des portes d’entrée. Hydrater, éviter le grattage, protéger la cheville des frottements, ce sont des gestes simples qui peuvent réduire le risque de lésions. Si une plaie apparaît, elle doit être évaluée et soignée précocement, car un ulcère se chronicise facilement sur un terrain veineux.
Dans certains cas, des dispositifs de compression intermittente peuvent être proposés quand les bas ne sont pas tolérés. Le choix se discute au cas par cas, selon le terrain, la mobilité et l’objectif (réduction de l’œdème, cicatrisation, confort).
À retenir
- Le trio le plus utile au quotidien : compression + marche régulière + élévation.
- La peau autour de la cheville mérite une attention particulière pour prévenir les ulcères.
- Les stratégies efficaces sont souvent celles qui s’intègrent vraiment à l’emploi du temps.

En combien de temps les symptômes du syndrome post-thrombotique peuvent-ils apparaître ?
Les symptômes peuvent se manifester dans les mois suivant une thrombose veineuse profonde, et assez souvent dans l’intervalle d’environ 1 à 2 ans. Une gêne qui persiste ou réapparaît après TVP (douleur, œdème, lourdeur, démangeaisons) mérite d’être signalée, même si elle n’est pas intense.
Quels symptômes font le plus penser à un syndrome post-thrombotique plutôt qu’à une simple fatigue ?
La combinaison douleur + œdème + lourdeur, surtout si elle touche davantage une jambe et s’aggrave en fin de journée, est très évocatrice. L’amélioration au repos avec jambe surélevée, les démangeaisons autour de la cheville, la raideur et les changements de peau renforcent aussi la suspicion.
Comment se fait le diagnostic : existe-t-il un test spécifique ?
Le diagnostic repose surtout sur l’examen clinique et le contexte (antécédent de thrombose veineuse profonde), car il n’existe pas un test unique “positif” à lui seul. Une échographie Doppler est souvent réalisée pour analyser l’état des veines, rechercher un reflux et surtout éliminer une récidive de thrombose si les symptômes sont récents ou atypiques.
Les bas de contention suffisent-ils à faire disparaître les symptômes ?
Les bas de compression peuvent aider à diminuer l’œdème et la douleur, mais ils ne garantissent pas la disparition complète des symptômes. Leur efficacité dépend beaucoup du bon ajustement, de la régularité du port et de l’association avec d’autres mesures (activité physique adaptée, élévation, soin de peau), en complément d’un suivi médical.
Quand faut-il s’inquiéter d’une plaie ou d’un changement de peau ?
Dès qu’une plaie apparaît, surtout près de la cheville, ou qu’une petite lésion ne cicatrise pas, il faut consulter rapidement. Les changements de peau (rougeurs persistantes, démangeaisons, pigmentation brunâtre, suintement) peuvent annoncer un terrain à risque d’ulcères et nécessitent une prise en charge structurée.
Cet article ne remplace pas l’avis d’un professionnel de santé. En cas de doute, consultez votre médecin ou votre phlébologue.